変形性膝関節症は、膝の痛みや変形を引き起こす病気です。進行すると、日常生活での立ち座りや歩行が困難になるケースもあります。日常生活に支障が出ている場合、手術を行うことが多いです。そのため、手術を受けるメリットやデメリット、入院期間などが気になる方も多いのではないでしょうか。
そこで本記事では、変形性膝関節症で行われる各手術の特徴やメリット、デメリットなどをわかりやすく解説します。
変形性膝関節症とは
変形性膝関節症は、加齢や過度の負荷により膝関節の軟骨がすり減り、関節の変形や痛みを引き起こす病気です。
発症初期には、立ち上がりや歩き始めの際に膝のこわばりや軽い痛みを感じます。症状が進行すると、徐々に膝の腫れや熱感、可動域の制限、O脚やX脚などの変形が現れ、日常生活に支障をきたすようになります。
変形性膝関節症の主な原因は、関節軟骨の老化や肥満、遺伝的要因、外傷などです。 女性に多く見られ、高齢者において発症率が高いのも特徴です。
変形性膝関節症の基本的な概要についてはこちらもご覧ください。
変形性股関節症とは?症状や治療法、手術後の注意点を解説形
変形性膝関節症は、早期の診断と適切な治療により、症状の進行を抑えることが重要だと言えます。
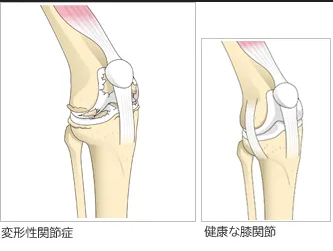
変形性膝関節症の診断
変形性膝関節症の診断では、まず問診で痛みの部位や程度、発症時期、日常生活への影響などを確認します。主に視診と触診で膝の腫れや変形、可動域の制限、歩行の様子などの評価から始めるのが一般的です。
X線(レントゲン)検査では、関節の隙間の狭まり、骨棘(こつきょく)、骨の変形の有無を確認します。
変形性膝関節症の進行度は「KL分類(Kellgren-Lawrence分類)」によって、0〜4の5段階に分類されます。各分類の基準は以下のとおりです。
【KL分類】
グレード0:正常
グレードⅠ:大きな変化はないが、わずかに骨硬化を伴う程度
グレードⅡ:関節裂隙の狭小化があるが骨棘の形成は認めない
グレードⅢ:中等度で複数の骨棘、明確な関節裂隙狭小化、骨硬化、骨端部変形の可能性
グレードⅣ:大きな骨棘、著明な関節裂隙狭小化、高度の骨硬化、明確な骨端部変形
KL分類は、日常生活で現れる症状の進行と一致しないこともあります。そのため、画像所見と日常生活への影響を総合的に判断して治療方針を決めることが大切です。痛みの程度などにもよりますが、グレードⅢ以上になると手術も視野に入れる段階だと判断される傾向があります。
変形性膝関節症の保存療法
保存療法とは、手術を行わずに痛みの軽減や進行の抑制を目的とした治療です。変形性膝関節症の保存療法は、鎮痛薬、ヒアルロン酸注射、湿布などの薬物療法が中心となります。また、自身の血液から採取した多血小板血漿を患部に注射するPRP療法という再生医療もあります。
PRP療法について詳しく知りたい方は、こちらの記事もご覧ください。
PRP 多血小板血漿(platelet-Rich Plasma)療法について
保存療法のなかには、サポーターや足底板を用いた装具療法で関節への負担を軽減する方法もあります。また、筋力強化や柔軟性を高める運動療法も有効です。また症状の進行を防ぐには、適度な運動と食事管理で減量し、膝への負担を軽減することも大切です。
変形性膝関節症の手術療法
一度損傷した膝関節の軟骨は、ほぼ再生しません。そのため、変形性膝関節症が進行した場合、関節を修復するために手術療法を選択するのが一般的です。
変形性膝関節症の手術で多く実施されるものは、人工膝関節置換術(TKA・UKA)です。また若い年代の方や膝の変形が強くない方の場合は、関節鏡下手術と高位脛骨骨切り術が行われることもあります。
各手術の特徴や入院期間などの情報は、以下のとおりです。
| 人工膝関節置換術(TKA・UKA) | 関節鏡下手術 | 高位脛骨骨切り術 | |
| 特徴 | 症状が進行した末期に、関節の変形を整えることを目的に行う。 | 痛みや変形か軽度な発症初期に、痛みの緩和を目的に行う。 | 症状が少し進んだ中期に、関節の変形を整えるため行う。 |
| メリット | 痛みが大幅に改善。歩行できるようになる。 | 傷が小さく、体にかかる負担があまりない。 | 活動的な生活が送れる。 スポーツを再開できる。 |
| デメリット | 約20-30年で交換が必要。体に負担がかかる。 | 根本的な治療ではないため再発リスクあり。 | 骨癒合に時間がかかる。長期的なリハビリが必要。 |
人工膝関節置換術
人工膝関節置換術は、損傷した膝関節の表面を削り取り、金属や樹脂製の人工関節に置き換える手術です。軟骨が完全にすり減り、骨同士が接触するほど進行した中〜末期の変形性膝関節症が対象となります。関節全体を置換するため、関節の痛みを大きく軽減でき、歩行機能や生活の質(QOL)の改善が期待できます。
手術時間は1~2時間程度で、術後は約2〜3週間の入院とリハビリが必要です。人工膝関節置換術には、人工膝単顆置換術(UKA)と人工膝関節全置換術(TKA)の2種類があります。
人工膝単顆置換術(UKA):膝関節で損傷が激しい部分だけを人工関節に置き換える
人工膝関節全置換術(TKA):膝関節全体を丸ごと人工関節に置き換える
とくに問題がなければ、2週間〜数ヶ月の入院後、通常の生活動作が送れるようになります。ただし、正座などの特定の姿勢は脱臼リスクを高めるため、動きが制限される可能性もあります
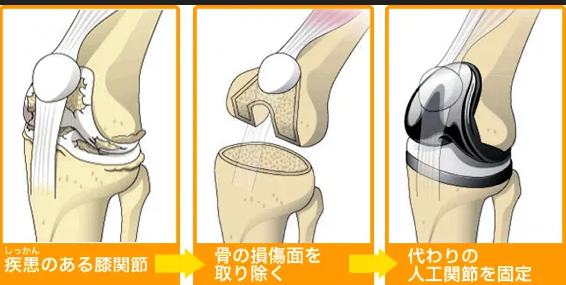
関節鏡下手術
関節鏡下手術は、膝に複数の小さな穴(5〜6mm)をあけて関節鏡を挿入し、内部を観察しながら治療を行う低侵襲の手術です。主に関節内の傷んだ軟骨や半月板の整形・切除などを行う目的で実施され、発症初期から中期で、強い変形がないケースで検討されます。
術後すぐに症状の一時的な改善が期待できる一方で、進行期や末期の関節変形には効果が限定的です。入院期間は約1週間ですが、早期に膝に負担をかけると急速に軟骨が摩耗する可能性もあるため、術後1ヵ月は重いものを持つ作業やしゃがみ込む動作は避けましょう。
高位脛骨骨切り術
高位脛骨骨切り術(HTO)は、脛骨(すねの骨)の一部を切り、金属プレートで固定することによって膝の変形を矯正し荷重のかかる位置を変え、関節の痛みを軽減する手術です。
当院では、年齢が比較的若い方を中心に、関節鏡下手術を併用するケースがあります。主にO脚による内側の損傷が進んでいる初期〜中期の変形性膝関節症に実施されます。脛骨の上部を切って角度を調整し、膝関節にかかる力を内側から外側へ分散させます。
高位脛骨骨切り術(HTO)は自身の関節を温存できるため、人工関節に比べて運動制限が少なく、若年〜中高年の活動的な患者に適しています。
ただし、骨が癒合するまでに時間がかかるため、術後しばらくは荷重の制限やリハビリが必要で、入院期間の目安は約3週間です。
変形性膝関節症の手術後に注意すべきこと
手術後は、日常生活のなかで膝への負担を減らすように心がけることが重要です。たとえば、できるだけ正座やしゃがみ動作を避け、椅子・ベッド・洋式トイレを使うように生活するとよいでしょう。荷物を持つ際は、重いものを避け、ショッピングカートなどを活用することをおすすめします。
また、かかとが低くクッション性のある履き物や、足の甲まで覆われる安定した靴を選びましょう。身体が冷えると痛みの原因になるため、膝を冷やさない工夫(長ズボン、ストール、サポーターなど)も重要です。リハビリや医師の指導に従いながら、無理のない範囲で日常生活に復帰しましょう。
変形性膝関節症の手術は専門医に相談しましょう
変形性膝関節症の治療では、進行度や症状に応じて適切な方法を選択することが大切です。
手術療法を選ぶ際には、身体の状態や、各手術の特徴を理解したうえで判断しなければいけません。ご自身で最終的な意思決定をする必要がありますが、より適切な選択肢を選びたい方は、経験豊富な専門医のアドバイスを受けると良いでしょう。
はちや整形外科病院では、変形性膝関節症の手術を2024年は109件実施しています。変形性膝関節症の手術について、詳しく話を聞きたい方は、ぜひ一度お問い合わせください。
資料提供:人工関節ドットコム

-3.webp)

.png)
